
당뇨병신장질환(diabetes kidney disease, DKD)은 가장 흔한 당뇨병합병증 중 하나이다. 초기에는 가역적 인 범위의 미세알부민뇨 상태에서부터 진행하면 투석이나 신이식과 같은 신대체요법이 필요한 말기신장질환 (end-stage kidney disease)까지 점진적으로 진행할 수 있다. DKD예방을 위해서는 혈당조절과 더불어 고혈압, 고지혈증 등의 위험인자 관리가 가장 중요하다.
그러나 일단 비가역적인 중증신질환으로 진행하면 뚜렷한 치료 가 없는 것이 현실이다. 최근까지도 Renin-Angiotensin-Aldosteron System(RAAS)을 억제하는 고혈압치료 제가 거의 유일한 신장질환 약제였으나 최근 여러 임상연구를 통해 신장질환예방과 치료효과가 증명된 SGLT-2 억제제(sodium glucose cotransporter 2 inhibitor), GLP-1 수용체작용제(Glucagon like peptide-1 receptor agonist), 비스테로이드성 선택적 미네랄코티코이드 수용체길항제(Mineralocorticoid receptor antagonist, MRA)인 피네레논(Finerenone)의 등장으로 당뇨병신장질환의 치료 패러다임의 변화를 가져왔다.
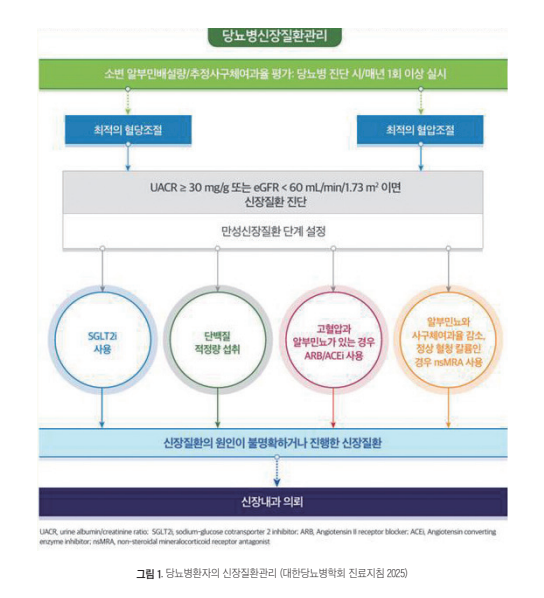
당뇨병은 전세계적으로 만성신장질환의 가장 흔한 원인으로 알려져 있다. 국내에서도 당뇨병 유병률 증가와 더불어 당뇨병신장질환의 발생이 증가하고 있으며 이는 의료비 증가와 환자 예후 악화와 사망의 주요 요인이 된다. 대한당뇨병학회 Fact Sheet에 따르면 국내 당뇨병 환자의 약 30%에서 만성신장질환이 동반된다.
당뇨병신장질환은 초기에 는 미세알부민뇨 단계에서 시작되나 적절한 치료가 이루어 지지 않을 경우 점진적인 사구체여과율 감소와 단백뇨 증가 를 보이며 결국 말기신장질환으로 진행할 수 있다. 따라서 조기 발견과 적극적인 위험인자 관리가 매우 중요하다.
CKD 환자의 고혈압 및 이상지질혈증 관리
CKD를 동반한 당뇨병 환자에서 혈압 조절은 신장 기능 보존과 심혈관 질환 예방을 위해 필수적이다. 대한당뇨병 학회를 포함한 대부분의 가이드라인에서는 목표 혈압을 130/80 mmHg 미만으로 권고한다. 안지오텐신전환효소억 제제(angiotensin converting enzyme inhibitor, ACEI)나 안 지오텐신II수용체차단제(angiotensin II receptor blocker, ARB) 같은 Renin-angiotensin-aldosterone system(RAAS) 억제제는 사구체압력을 감소시켜 단백뇨 감소 및 신장 보호 효과로 인해 고혈압이 동반된 DKD 환자에서 1차 선택 약제 로 권고된다. 필요시 칼슘채널차단제나 이뇨제를 병합할 수 있으며 하루 소금 섭취량은 5g 이하(나트륨 2g)로 조절한다.
이상지질혈증 관리 역시 중요하며, 당뇨병환자에서는 심 혈관계 위험인자가 있으면 LDL 콜레스테롤을 70 mg/dL 미 만으로 조절하도록 한다. DKD환자는 statin 이 기본적으로 권고되고, 기존 심혈관질환을 앓았으면 55 mg/dL 미만을 목표로 한다. 말기신장질환 환자에서는 기본적으로 statin 치료를 유지하나, 새로 statin을 사용할 경우는 득과실을 비 교하여 신중히 고려한다.
CKD 환자의 당뇨병 약제 선택
CKD가 동반된 당뇨환자에서는 기본적으로 추정사구체 여과률(estimated glomerular filtration rate, eGFR)에 따 라 약물용량을 조절해야 하는 경우가 있으므로 주의를 요한 다. 메트포민은 eGFR이 45 ml/min/1.73m 미만에서는 약 제를 새로 시작하지 않고, 사용 중이라도 eGFR이 30 ml/ min/1.73m 미만이 되면 약제 사용을 중단한다.
CKD 환자에서는 인슐린분비촉진제나 인슐린을 포함한 치료에서 저혈당의 위험이 커지므로 용량조절을 요한다. SGLT2 억제제는 CREDENCE와 DAPA-CKD등의 연구에서 신장복합변수 위험을 약 30-39% 감소시키고, 심혈관위험 도 낮추어 알부민뇨를 동반하거나 eGFR이 감소한 CKD 환자에서 표준치료로 자리매김을 하였다. 심혈관질환 고위험 군에서GLP-1 수용체작용제는 알부민뇨를 호전시키고 체중 감소와 심혈관 보호 효과를 보여주었다.
Finerenone의 역할
RAAS 억제요법과 SGLT-2억제의 병용요법을 적용하여 도 신장 및 심혈관위험을 예방하기에는 여전히 부족한 경 우가 많다. Finerenone은 비스테로이드성 선택적 미네랄 코르티코이드 수용체길항제(Mineralocorticoid receptor antagonist, MRA)로 염증과 섬유화를 억제하여 신장 보호 효과를 나타내어 최근에 주목을 받고 있다.
FIDELIO-DKD 연구는 중등도 이상의 만성신장질환을 동반한 2형당뇨병 환자 5734명에서 신장복합결과(eGFR 40% 이상 지속 감소, 말기신장질환 또는 신잘질환으로 인 한 사망)을 유의하게 낮추었다 (17.8% vs. 21.1% 위약군). FIGARO-DKD 임상연구는 경증-중등도 신장병을 동반한 2 형당뇨병 환자 7,437명에서 심혈관 사망 및 비치명적 심근 경색/뇌졸중/심부전 입원의 발생위험을 낮추었다.
최근 CONFIDENCE 임상연구에서는 SGLT2 억제제와 초 기 병용투여에서도 단독요법대비 추가적인 알부민뇨 감소 효과 (~30%)가 있었다. 스테로이드성 MRA에 비해 고칼륨 혈증, 여성형 유방 등을 포함한 부작용이 적다. 현재 권고되 는 적응증은 RAAS 억제제 치료 중에도 알부민뇨가 지속되 는 2형당뇨병 환자 중 혈중 칼륨이 정상 범위인 만성신장질 환 (eGFR ≥ 25ml/min/1.73m ) 환자이다.
결론
만성신장질환을 동반한 2형 당뇨병 환자에서는 혈당 조 절뿐 아니라 혈압, 지질 및 심혈관 위험 인자를 포괄적으로 관리해야 한다. 적절한 약제 선택으로 혈압과 이상지질혈증 을 치료하고 SGLT2 억제제, GLP-1 수용체작용제 적용으로 신장보호효과를 기대할 수 있다. 그리고 Finerenone는 추가적인 신장 및 심혈관질환의 위험을 낮추는데 기여하므 로 다중 약제 전략을 통해 CKD를 동반한 2형당뇨병환자 치 료에 적극적으로 적용하는 것이 환자의 좋은 예후에 기여할 것이다.
증례
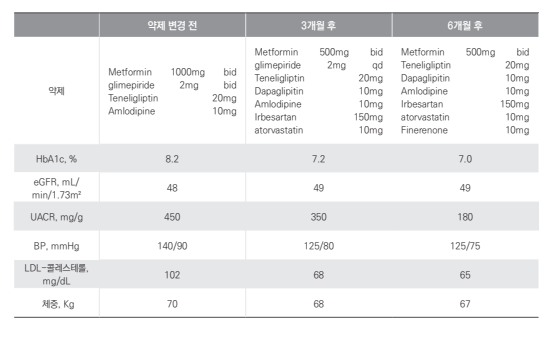
65세 남자 환자가 10년 전 진단된 2형 당뇨병으로 외래 추적 중이었다. 최근 검사에서 HbA1c 8.2%, eGFR 48 mL/ min/1.73m², urine albumin-creatinine ratio 450 mg/g로 확인되었다. 환자는 혈압 140/90mmHg, LDL 콜레스테롤 102mg/dL, HDL고혈압 병력이 있으며 약제를 복용 중이었 다. 환자는 메트포민, DPP4억제제, 설폰요소제, Amlodipine 를 복용 중이었다.
우선 혈당 조절 강화를 위해 당뇨약제의 조절을 하였다. 메트포민의 용량은 eGFR을 고려하여 조금 낮추고, 신기능저하와 알부민뇨상태를 고려하여 SGLT2 억제제를 추가하 고 설폰요소제의 용량은 줄였다.
혈압조절을 하기위해 ARB 제제를 추가하여 2제 요법으 로 변경하였으며, 이상지질혈증 치료를 위해Statin을 추가 하였다. 이후 체중 감소와 함께 HbA1c는 7.2%까지 감소하 였으며 혈압 125/80mmHg, LDL 68mg/dL로 목표치에 도 달하였다. 그러나 알부민뇨가 지속되어 Finerenone10mg을 추가 투여하였다. 치료 후 6개월 추적 검사에서 albumin- creatinine ratio는 180 mg/g로 감소하였으며 신기능은 안 정적으로 유지되었다.
References
1. American Diabetes Association. Standards of Care in Diabe- tes—2025.
2. Kidney Disease: Improving Global Outcomes (KDIGO). 2024 Clinical Practice Guideline for Diabetes Management in CKD.
3. Korean Diabetes Association. 2025 Clinical Practice Guide- lines for Diabetes.
4.Kim NH, Seo MH, Jung JH, Han KD, Kim MK, Kim NH. 2023 Diabetic kidney disease fact sheet in Korea. Diabetes Metab J 2024;48:463-72


 제휴문의
제휴문의 공지사항
공지사항 고객센터
고객센터 광고안내
광고안내